Ce este blefaroșalazisul?
Modificările legate de vârstă ale pleoapei superioare sunt caracterizate de prezența surplusului cutanat (blefaroșalazis) ce pot conduce la ptoza mecanică sau pseudoptoză. Odată cu înaintarea în vârstă, are loc pierderea colagenului și a elastinei în diversele straturi ale pielii și în țesuturile subcutanate. La nivelul pleoapei superioare, modificările sunt accentuate din cauza întinderii pasive sau pierderii scheletului de sprijin ce produce coborârea sprâncenei. Majoritatea pacienților nu apreciază măsura în care malpoziția sprâncenei contribuie la aspectul general al zonei periorbitare îmbătrânite. Astfel, liftingul de sprânceană trebuie adesea să însoțească intervenția de blefaroplastie pentru ca rezultatul estetic să fie cel dorit. Posibile simptome pot include: senzație de greutate la nivelul globilor oculari, durere în sprânceană, uscăciune oculară, și, în cazuri avansate, constricția câmpului vizual superior.
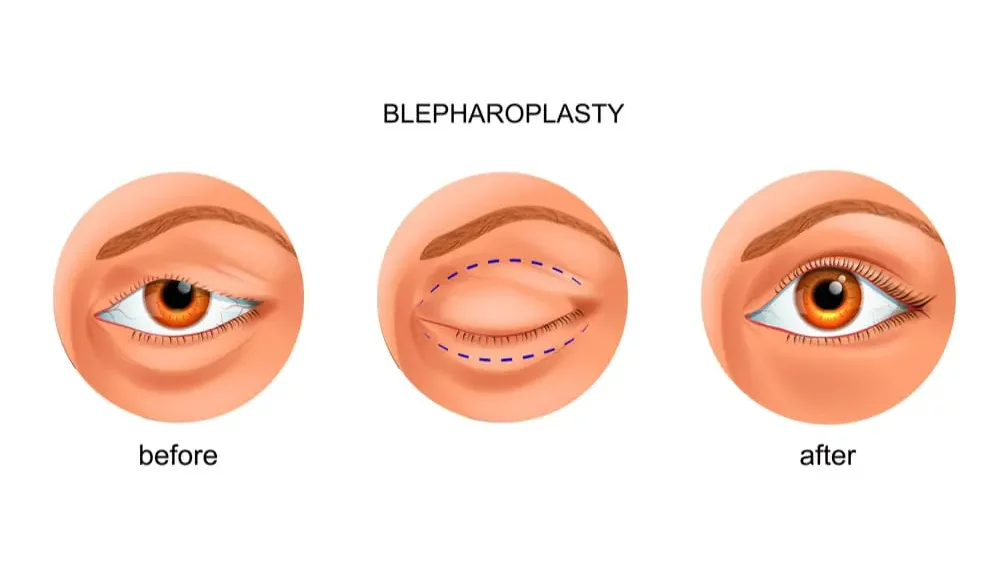
Cum se corectează modificările pleoapei superioare?
Blefaroplastia pleoapei superioare reprezintă o intervenție chirurgicală pentru corectarea modificărilor palpebrale secundare îmbătrânirii și presupune excizia surplusului de țesut. Indicațiile operatorii includ laxitate palpebrală (dermatoșalazis), hernierea grăsimii preaponevrotice (steatoblepharon), dermatită la nivelul excesului de piele. Factorii favorizanți ai afecțiunilor menționate includ: modificări actinice ale pielii din cauza expunerii la soare, ce duc la pierderea de colagen, elastină și substanță fundamentală, slăbirea septului orbital rezultând în hernierea grăsimii, slăbirea aponevrozei mușchiului ridicător al pleoapei superioare, care poate asocia ptoză involuțională, variante genetice, indicele de masă corporală ridicat, fumat.
Pentru evaluarea pacienților care doresc o îmbunătățire cosmetica a zonei periorbitare, chirurgul trebuie să înțeleagă motivele acestora pentru intervenția chirurgicală la care se supun și procesul decizional pe care și l-au asumat. Screeningul psihologic ar trebui să includă un istoric medical și chirurgical, cu întrebări specifice despre intervențiile chirurgicale cosmetice anterioare. Este important să detaliem defectele cosmetice care nu pot fi modificate prin operație și să stabilim un plan realist.
Consultul preoperator începe cu examinarea atentă a poziției și formei diferitelor structuri periorbitare, alături de calitatea pielii. Stratul muscular este evaluat prin observarea liniilor de încruntare de la nivelul frunții și din zona glabelară. Orbita osoasă este evaluată mai ales în zona laterală, unde o anumită proeminență poate imita prolapsul glandei lacrimale. După terminarea examenului fizic, se efectuează măsurători precise ale deschiderii fantei palpebrale pe verticală și pe orizontală, notând punctul cel mai înalt al pleoapei superioare în raport cu pleoapa inferioară și cu centrul pupilei. Se notează forma generală a fantei palpebrale, se estimează cantitatea de grăsime care trebuie îndepărtată din toate lojele grăsoase, se observă prezența unui eventual prolaps al glandei lacrimale, se analizează calitatea pielii, modificări cicatriceale, prezența ridurilor, laxitatea pleoapelor, poziția cantusului lateral.
Preoperator se marchează creasta palpebrală, care se află la 7-9 mm la bărbați și 8-10 mm la femei (caucazieni). Următorul pas este reprezentat de marcarea țesutului ce trebuie excizat, acordând mare atenție ca ochii să rămână închiși. Marcarea se realizează de la punctul aflat deasupra punctului lacrimal superior până la marginea orbitală laterală. Între sprânceană și marginea liberă a pleoapei trebuie să rămână cel puțin 20 mm de piele. Se măsoară ambele pleoape pentru a se asigura un aspect simetric înainte de începerea anesteziei. Este important ca marcarea să se facă înainte de efectuarea anesteziei, întrucât infiltrarea acestuia va deforma țesuturile. Se excizează pielea cu sau fără mușchiul orbicular. În cazurile de ptoză, se folosește aponevroza mușchiului ridicător. Postoperator se plică un pansament pe pleoape cu un unguent cu antibiotic. După îndepărtarea pansamentului, începe aplicarea de comprese reci timp de 20 de minute la fiecare oră în timpul primei seri și apoi de patru-cinci ori a doua zi. La nevoie, se poate administra un analgezic ușor. În mod obișnuit, nu există durere severă postoperatorie. În caz de durere severă trebuie efectuată o examinare imediată în vederea excluderii hemoragiei orbitare, a infecției sau a abraziunii corneene. Suturile cutanate pot fi îndepărtate la 5-7 zile după operație.
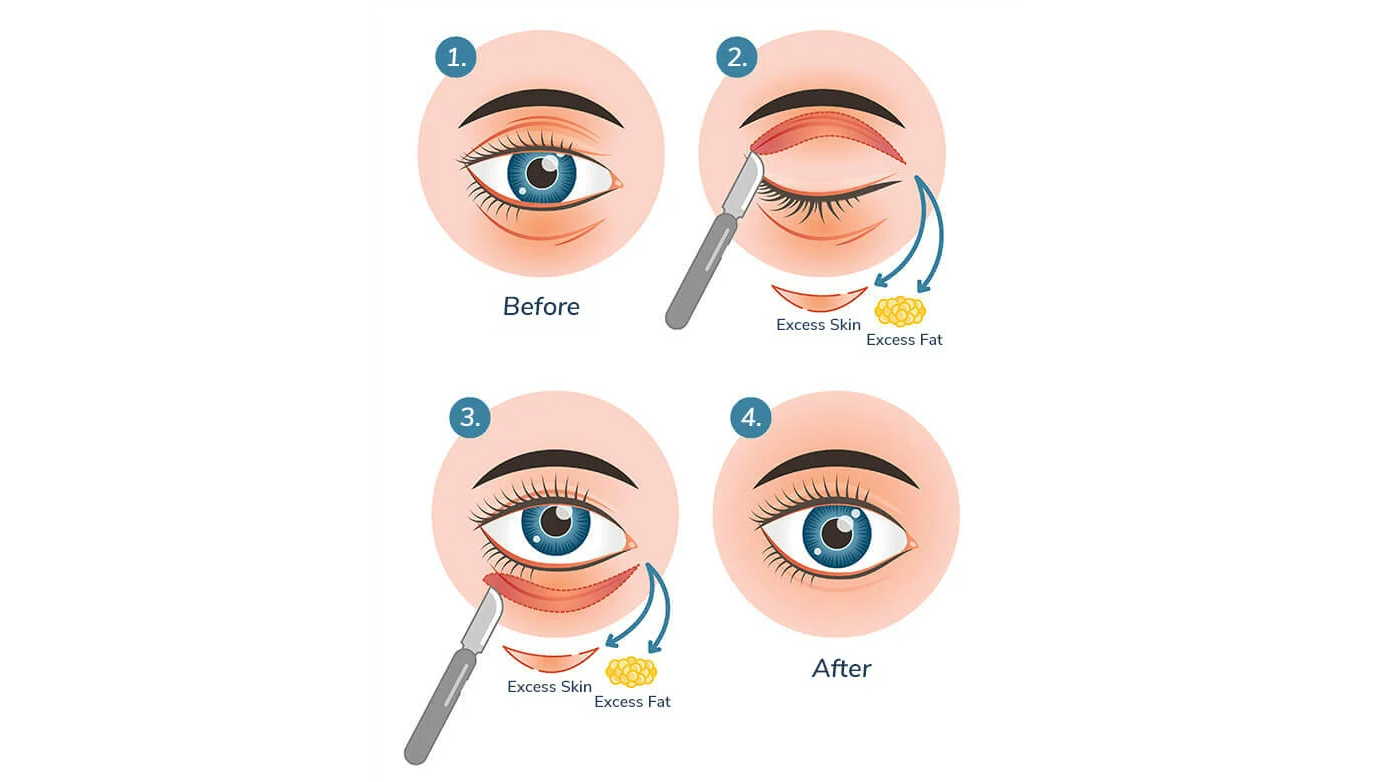
În cazuri selecționate, se pot folosi tehnici chirurgicale specifice. De exemplu, în cazul asiaticilor, incizia pielii se face mai jos spre marginea pleoapei, în funcție de poziția dorită a pliului rezultat. Este de dorit lăsarea unei cantități mici de grăsime preaponevrotică pentru a acționa ca o barieră între mușchiul ridicător și piele. Se pot adăuga și alte adjuvante minim invazive precum: ridicarea internă a porțiunii centrale și exterioare a sprâncenei, redistribuirea grăsimii și repoziționarea glandelor lacrimale.